Bs Huỳnh Minh Nhật - Khoa Nội Tiêu hóa
1. Giới thiệu
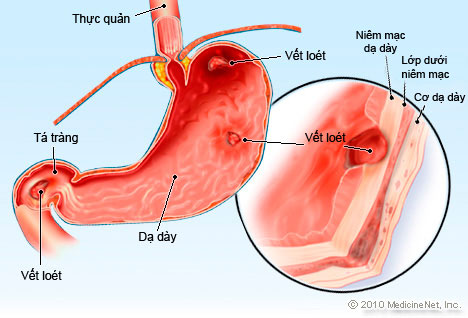
Loét dạ dày tá tràng là những tổn thương mất chất niêm mạc dạ dày và ruột non vượt quá lớp cơ niêm. Cần phân biệt với sướt là tổn thương nhỏ nằm trên bề mặt của niêm mạc, loét có kích thước thay đổi từ 5mm đến vài centimet. Bệnh có thể gây nên những biến chứng như xuất huyết tiêu hóa, tắc nghẽn và thủng ống tiêu hóa.
Cơ thế bệnh sinh là do nhiều yếu tố gây mất cân bằng cơ chế bảo vệ và tấn công phối hợp với sự hiện diện của acid dạ dày và pepsin. Loét dạ dày tá tràng từ lâu được xem mà bệnh lý chưa rõ nguyên nhân và liên quan đến lối sống. Với những tiến bộ khoa học gần đây người ta đã tìm ra nhiều nguyên nhân gây bệnh trong đó nhiễm vi khuẩn Helicobater Pylori và sử dụng thuốc kháng viêm không steroid (NSAID) là phổ biến nhất.
Ở Mỹ, hơn 4 triệu người mắc bệnh loét dạ dày tá tràng và khoảng 15.000 người chết mỗi năm do biến chứng của bệnh. Khoảng 2/3 bệnh nhân loét ở độ tuổi từ 25 đến 64 tuổi. Tỉ lệ mắc bệnh ở nam giới là 12 % và nữ giới là 10%. Tổng chi phí trực tiếp và gián tiếp của hệ thống y tế Mỹ cho bệnh lý này mỗi năm khoảng 10 tỷ đô. Hơn nữa những biến chứng của loét còn gây ảnh hưởng bất lợi đến khả năng lao động và chất lượng cuộc sống của bệnh nhân.
Về mặt chẩn đoán, cần phối hợp giữa triệu chứng lâm sàng, nội soi, chụp barit cản quang và một số xét nghiệm tìm H. pylori.
2. Điều trị
Nguyên tắc chính trong việc điều trị loét dạ dày tá tràng là làm lành ổ loét, ngăn chặn loét tái phát và các biến chứng trong tương lai. Tất cả các bệnh nhân nên được kiểm tra và điều trị diệt H pylori cho dù có tiền sử sử dụng NSAID hoặc aspirin rõ ràng. Nhiều nghiên cứu cho thấy dùng thuốc kháng tiết thúc đẩy sự lành của ổ loét.
a. Bệnh nhân loét cần điều trị NSAIDs lâu dài
Bệnh nhân loét tiến triển trong khi đang dùng thuốc NSAID nên được kiểm tra, điều trị H pylori và dừng thuốc NSAID nếu có thể. Diệt H pylori đơn độc không hiệu quả ngăn chặn hoàn toàn các biến chứng lên đường tiêu hóa ở những bệnh nhân tiếp tục dùng NSAID. Thuốc kháng tiết hay dùng là thuốc ức chế bơm proton(PPI) nên được dùng để giúp lành ổ loét.
Nếu bệnh nhân không thể chuyển sang dùng acetaminophen và cần dùng NSAID lâu dài nên cân nhắc dùng liều NSAID thấp nhất đạt hiệu quả phối hợp với PPI hoặc Misoprotol.
Các thuốc ức chế chọn lọc COX-2 có tác dụng giảm đau, kháng viêm tương tự các thuốc NSAID truyền thống nhưng giảm nguy cơ các biến chứng trên đường tiêu hóa. Nhiều nghiên cứu khuyến cáo dùng thuốc ức chế COX-2 điều trị các bệnh cơ xương khớp ít biến chứng loét hơn vì chúng không ức chế tiết prostaglandin ở niêm mạc dạ dày. Ở những bệnh nhân loét đã lành, dùng thuốc ức chế COX-2 các tác dụng bất lợi trên đường tiêu hóa có tỉ lệ thấp hơn so với liệu pháp phối hợp thuốc NSAID truyền thống và PPI. Mặt khác, dùng phối hợp thuốc ức chế COX-2 và PPI hiệu quả hơn trong việc ngăn chặn xuất huyết do loét tái phát so với dùng thuốc ức chế COX-2 đơn độc. Tuy nhiên, thuốc ức chế COX-2 liên quan đến việc tăng nguy cơ các vấn đề tim mạch và huyết khối. Cơ chế chính xác của điều này chưa rõ ràng nhưng có vẻ liên quan đến thromboxan A2 là một sản phẩm trung gian của COX-1 gây kết tập tiểu cầu không hồi phục, co mạch và tăng sinh cơ trơn. Ngược lại, prostacylin được tổng hợp từ COX-2 và là chất ức chế kết tập tiểu cầu, giãn mạch và ức chế tăng sinh cơ trơn. Thuốc ức chế chọn lọc COX-2 gây mất cân bằng những chất này và thúc đẩy tạo huyết khối. Vì vậy, các nhà lâm sàng nên thận trọng khi kê các loại thuốc này. Thuốc ức chế COX-2 nên dùng ở những bệnh nhân cần dùng NSAID lâu dài có nguy cơ biến chứng loét đáng kể nhưng nguy cơ bệnh tim mạch thấp. Dùng thêm aspirin và ức chế COX-2 tăng tỷ lệ loét so với dùng NSAID không chọn lọc.
b. Bệnh nhân loét cần dùng liệu pháp kháng tiểu cầu lâu dài
Dùng aspirin viên bao tan trong ruột không giảm đáng kể nguy cơ loét so với viên không bao vì những tác dụng toàn thân của các thuốc này. Việc dùng phối hợp clopidogrel và aspirin là tăng nguy cơ xuất huyết tiêu hóa hơn so với chỉ dùng aspirin đơn độc.
Những bệnh nhân đang dùng aspirin biểu hiện khả năng biến chứng loét cũng như xuất huyết tiêu hoá nên được sử dụng liệu pháp PPI tĩnh mạch và nội soi tiêu hóa trên. Kiểm tra và điều trị H pylori được xem như dự phòng thứ phát cùng với PPI tỏ ra hiệu quả trong việc giảm các biến chứng trên đường tiêu hóa do aspirin tái phát. Hơn nữa, phối hợp aspirin và PPI giảm đáng kể tái xuất huyết từ ổ loét.
Ở những bệnh nhân đang xuất huyết tiêu hóa cấp cần dùng aspirin lâu dài vẫn chưa rõ thời gian an toàn để uống aspirin lại. Việc dùng lại aspirin trước khi ổ loét lành thích đáng tăng khả năng tái xuất huyết nhưng nếu trì hoãn dùng aspirin lại làm tăng các vấn đề tim mạch hoặc thiếu máu cục bộ ở những bệnh nhân có nguy cơ cao. Có một nghiên cứu lớn về vần đề này, những bệnh nhân dùng aspirin xuất huyết tiêu hóa do loét được theo dõi qua nội soi và dùng liệu pháp PPI. Những bệnh nhân này được chọn ngẫu nhiên thành nhóm tiếp tục dùng aspirin ngay đối chiếu với nhóm dùng asprin sau 8 tuần sau đó nội soi. Mặc dù tiếp tục dùng aspirin sớm tăng xuất huyết lại một cách tương đối nhưng không có ý nghĩa về mặt thống kê. Nhóm dùng aspirin sớm giảm đáng kể tất cả các nguyên nhân gây tử vong so với nhóm dùng lại aspirin sau 8 tuần. Nghiên cứu này nổi bật tầm quan trọng của việc cân nhắc cẩn thận nguy cơ gần và xa cũng như lợi ích của việc dùng lại aspirin trong việc ngăn chặn hội chứng vành cấp. Trong nghiên cứu lâm sàng này, tác dụng bảo vệ của aspirin có vẻ đáng giá hơn các biến chứng gần trên đường tiêu hóa, điều mà có thể xảy ra trong vòng 5 ngày sau xuất huyết. Aspirin nên được dùng lại sớm khi các nguy cơ các vấn đề tim mạch nặng hơn nguy cơ các biến chứng của loét tái phát. Các nghiên cứu khuyến cáo xem xét dừng aspirin trong 3-5 ngày sau xuất huyết và dùng lại khi ổn định.
Một vài nghiên cứu khác đề nghị dùng các loại thuốc mới như NSAIDs phóng thích nitric oxide hoặc aspirin phóng thích nitric oxide có thể giúp giảm biến chứng loét nhưng chúng lại chưa có trên lâm sàng. Trong một vài thử nghiệm nhỏ, như thêm nitric oxide vào aspirin liên quan đến giảm tổn thương niêm mạc đường tiêu hóa, hơn nữa còn tạo sự ức chế ngưng tập tiểu cầu và thromboxane B2 tương tự aspirin truyền thống. Cần những nghiên cứu lâu dài hơn để xác định asprin phóng thích nitric oxide thật sự an toàn và tạo những lợi ích như aspirin truyền thống.
c. Khả năng tương tác thuốc giữa Clopidogrel và ức chế bơm proton
Clopidogrel là một tiền chất cần chuyển hóa ở gan thông qua hệ cytochrome P450 (CYP). CYP2C19 là một đồng enzym có vai trò quan trọng quyết định tác dụng của clopidogrel. Trong những bệnh nhân dùng clopidogrel mang gen CYP2C19 giảm chức năng thì chất chuyển hóa hoạt động của clopidogrel giảm dẫn đến giảm bớt tác dụng ức chế tiểu cầu và tăng tỉ lệ các biến cố tim mạch nói chung so với những người không mang gien này.
Thật không may, CYP2C19 liên quan đến chuyển hóa của hầu hết các PPI. Điều này có nghĩa là các PPI có khả năng giảm sự chuyển hóa của clopidogrel thành chất hoạt động và giảm bớt tác dụng ức chế tiểu cầu bởi ức chế cạnh tranh CYP2C19. Các nghiên cứu kiểm tra tính tương tác giữa clopidogrel và PPI cho kết quả còn mâu thuẫn. Một vài nghiên cứu quan sát hồi cứu cho thấy tăng tỷ lệ các biến cố tim mạch ở những bệnh nhân dùng cả clopidogrel và PPI. Tuy nhiên, một số nghiên cứu lâm sàng lớn khác không tìm thấy bất kỳ tương tác có ý nghĩa lâm sàng nào giữa hai loại thuốc này.
Cho đến nay, tương tác có ý nghĩa lâm sàng giữa clopidogrel và PPI vẫn chưa rõ ràng. Lansoprazole, pantoprazole và rabeprazole có vẻ liên quan đến tương tác thuốc ít hơn omeprazole và esomeprazole. Điều này có lẽ do ái lực thấp của chúng với đồng enzym CYP đặc hiệu hoặc liên quan đến những quá trình thải trừ phụ thêm vào. Một vài nghiên cứu đề nghị uống các loại thuốc này vào các thời điểm khác nhau trong ngày giúp khả năng tương tác thấp nhất. Cục quản lý thuốc và thực phẩm Hoa Kỳ (FDA) và Cơ quan quản lý thuốc Châu Âu (EDA) đã lên tiếng cảnh báo tính an toàn và khuyến khích chỉ dùng đồng thời PPI cùng clopidogrel khi thật cần thiết. Cho đến khi có các nghiên cứu đầy đủ và chắc chắn, việc điều trị những bệnh nhân này cần được cá nhân hóa. Sử dụng thường qui liệu pháp PPI không được khuyến cáo với tất cả mọi bệnh nhân cần dùng liệu pháp kháng tiểu cầu lâu dài. Thay vào đó, những nguy cơ và lợi ích cần được cân nhắc cẩn thận cho mỗi bệnh nhân để xác định cách điều trị tốt nhất. Cần xem xét dùng PPI cho những bệnh nhân dùng liệu pháp kháng tiểu cầu lâu dài có nguy cơ đáng kể biến chứng lên đường tiêu hóa.
d. Liệu pháp diệt H pylori
Đây là một phần khá dài, cần thêm các hướng tiếp cận khác để rõ vấn đề hơn nên người dịch tạm dành một bài mới.
(Dịch từ nguồn Norton J. Greenberger, MD (2015),“Peptic Ulcer Disease” ,Current Diagnosis Treatment Gastroenterology Hepatology Endoscopy, McGraw-Hill Education, 3rd edition, , pp.197-202)
- 15/04/2016 08:31 - Các biến chứng của phẫu thuật cột sống thắt lưng b…
- 13/04/2016 20:22 - Liệu pháp diệt trừ Helicobater Pylori
- 12/04/2016 17:35 - Chảy máu và các rối loạn đông máu trong ICU (p.2)
- 12/04/2016 10:06 - Rối loạn lipid máu
- 10/04/2016 08:51 - Cập nhật chẩn đoán và điều trị viêm nội tâm mạc nh…
- 06/04/2016 16:08 - Vết thương bàn tay
- 06/04/2016 15:56 - Các biến chứng của phẫu thuật cột sống thắt lưng b…
- 04/04/2016 08:02 - Gây mê hồi sức trong phẫu thuật nội soi Phụ khoa
- 30/03/2016 21:04 - Tiếp cận chẩn đoán hình ảnh đánh giá u xương.
- 28/03/2016 21:49 - Chảy máu và các rối loạn đông máu trong ICU (p.1)








