Khoa Ngoại lồng ngực tiết niệu
I. Đại cương:
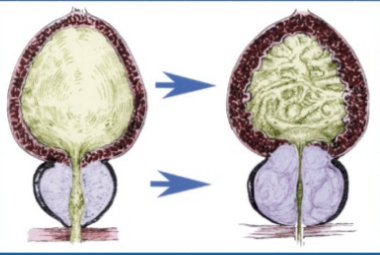
Bệnh tăng sinh lành tính tiền liệt tuyến (TSLTTLT) rất phổ biến ở nam giới; trên thế giới cũng như ở Việt Nam, thường gặp ở những người đàn ông lớn tuổi, tuổi càng cao thì tỷ lệ TSLTTTL càng tăng.TSLTTTL tuy không trực tiếp đe dọa đến tính mạng người bệnh, nhưng có thể gây ra nhiều rối loạn làm ảnh hưởng đến chất lượng sống, đặc biệt ở người cao tuổi. Do sự quá sản lành tính của tuyến tiền liệt, khối u phì đại chèn ép các tổ chức kế cận gây ảnh hưởng tới niệu đạo tuyến tiền liệt, cổ bàng quang, bàng quàn, niệu quản, ứ trệ nước tiểu tăng dần cuối cùng sẽ gây suy thận.
Hiện nay có nhiều phương pháp điều trị TSLTTTL: nội khoa, điều trị ngoại khoa, phẫu thuật cắt đốt nội soi TSLTTTL. Ở Việt Nam phẫu thuật cắt đốt nội soi TSLTTTL đã được áp dụng ở các bệnh viện, đây là phương pháp tiên tiến, tránh cho bệnh nhân có vết mổ, những biến chứng rò rỉ nước tiểu, nhiễm khuẩn vết mổ.
Ưu điểm của phẫu thuật nội soi: không có đường mổ nên cảm giác về mặt thẩm mỹ và tâm lý tốt, sau mổ nhẹ nhàng do ít đau, nhanh lấy lại vận động do đó tránh được các biến chứng do nằm lâu, thời gian nằm viện ngắn, chóng đi tiểu theo đường tự nhiên.
Hiện nay chủ yếu là cắt đốt u nội soi qua niệu đạo và mở bóc TSLTTTL đường trên xương mu và đường sau xương mu, các nước trên thế giới cắt đốt nội soi TSLTTTL là chủ yếu, chiếm 95%. Tại Việt Nam hiện nay các tỉnh có trang bị máy PT nội soi, máy tán sỏi bàng quang thì PT nội soi cắt TSLTTTL đang trở thành kỹ thuật chính.
Phương pháp cắt đốt phì đại lành tính TTL nội soi qua niệu đạo: phương pháp này đến nay vẫn được xem là “tiêu chuẩn vàng” trong điều trị bệnh. Phương pháp được thực hiện trên 2 hệ thống dao cắt đốt điện: đơn cực và lưỡng cực.
- Hệ thống máy cắt đốt đơn cực (mTURP) : Điện cực tập trung vào mô tuyến tiền liệt, cho phép bác sĩ phẫu thuật cắt bỏ mô mỡ hoặc kết dính các mạch máu chảy máu. Sự phân bố dòng điện qua cơ thể của bệnh nhân và quay trở lại máy phát điện qua điện trở trả lại, là một chất dẫn điện, thường được đặt trên đùi của bệnh nhân. Điện trở nếu không được đặt đúng cách sẽ dẫn đến thương tính bỏng do điện cho bệnh nhân . Ngoài ra, mTURP đòi hỏi dung dịch tưới rửa không dẫn điện để rửa các mô chip và máu, ví dụ là dung dịch glycine, mannitol hoặc sorbitol. Các dung dịch nhược trương này sẽ được hấp thụ vào máu trong quá trình phẫu thuật. Điều này dẫn đến tình trạng quá tải dịch, hạ Natri máu. Một tình trạng nghiêm trọng xảy ra gọi là hội chứng Nội soi.
- Hệ thống máy cắt đốt lưỡng cực (TURIS): 'Lưỡng cực' có nghĩa là các điện cực hoạt động và trở lại đều nằm trong ống nội soi cắt đốt. Do đó, dòng điện tập trung vào mô tuyến tiền liệt nhưng không phân tán qua cơ thể bệnh nhân, và không cần phải đặt điện cực trở lại bên ngoài. Ngoài ra, không cần phải có chất lỏng không dẫn điện, và nước muối thông thường có thể được sử dụng. Dung dịch nước muối sinh lý ( Natricloride 0,9%) gần như đẳng trương với máu, từ đó làm giảm nguy cơ mắc hội chứng Nội soi, có thể kéo dài thời gian phẫu thuật, đặc biệt là các u phì đại có kích thước lớn. Các lợi ích khác được khẳng định bao gồm tăng khả năng đông máu, cầm máu trong lúc cắt do đó giúp cho việc nhìn rõ phẫu trường hơn.
Việc sử dụng hệ thống điện lưỡng cực, thay cho hệ thống đơn cực trong phẫu thuật điều trị TSLTTLT được nhiều tác giả đã thực hiện và báo cáo, nhận định đây là kỹ thuật có nhiều triển vọng, là một kỹ thuật an toàn, có hiệu quả trong điều trị TSLTTLT tương đương với kỹ thuật cắt đốt nội soi tuyến tiền liệt qua niệu đạo kinh điển, nhưng tỏ ra ưu thế hơn ở khả năng cầm máu của hệ thống điện lưỡng cực.
Ưu điểm của hệ thống điện lưỡng cực trong cắt đốt tuyến tiền liệt so với hệ thống điện đơn cực :
- Sử dụng dung dịch nước muối đẳng trương (dung dịch Natriclorua 0,9% không có ion (Glycine hoặc Manitol) làm dịch rửa thay thế cho dung dịch nhược trương, nên không lo tình trạng hấp thụ dịch nhược trương vào cơ thể một cách thụ động, loại bỏ được nguy cơ xảy ra hội chứng nội soi.
- Khả năng cầm máu tốt, giúp hiển thị phẫu trường tốt, giảm ngày lưu thông tiểu và ngày nằm viện ngắn.
- Không có dòng điện (như dao đơn cực) chạy qua cơ thể người bệnh, nên giảm nguy cơ tổn thương bỏng điện tại vị trí tiếp xúc với bản điện cực, giảm nguy hiểm đối với những người bệnh đặt máy tạo nhịp, giảm nguy cơ hẹp niệu đạo hay xơ cổ bàng quang sau phẫu thuật.
- Khả năng cắt các tiền liệt tuyến có kích thước lớn trong thời gian dài mà hệ thống đơn cực không thực hiện được.
Hiện nay, tại khoa Ngoại Tiết niệu-Lồng ngực, bệnh viện đa khoa tỉnh Quảng Nam đã thực hiện phẫu thuật cắt lưỡng cực tuyến tiền liệt qua nội soi niệu đạo. Đây là một ứng dụng khoa học công nghệ thực tiễn, cần thiết được áp dụng, phù hợp với phương pháp điều trị cho bệnh cảnh người cao tuổi mắc bệnh tăng sinh lành tính tuyến tiệt liệt.
II. Chỉ Định:
1. Chỉ định tuyệt đối:
- Bí tiểu hoàn toàn, bí tiểu tái diễn sau khi rút sonde tiểu
- Sỏi bàng quang
- Túi thừa bàng quang
- Tiểu máu tái diễn
- Nhiễm trùng đường tiểu tái diễn
- Trào ngược bàng quang niệu quản
- Thận ứ nước, suy thận sau thận do u phì đại chèn ép niệu quản.
2. Chỉ định tương đối:
- Bí tiểu không hoàn toàn, có tồn đọng nước tiểu, điều trị nội khoa thất bại
- Bệnh ảnh hưởng đến giấc ngủ, sức khỏe hoặc cản trở nghề nghiệp, QoL > 4.
III. Chống Chỉ Định:
- Bệnh lý toàn thân nặng ( tim mạch,hô hấp ) hoặc đang tiến triển
- Bệnh nhân tâm thần, không có khả năng hợp tác trong quá trình mổ
- Nhiễm trùng đường tiểu chưa điều trị
- Bệnh về máu, rối loạn đông cầm máu hoặc đang điều trị thuốc chống đông
- Hẹp niệu đạo ( không đặt máy soi được, dù đã nong)
- Cứng khớp háng ( không kê tư thế mổ được)
IV. Chuẩn Bị:
1. Người thực hiện triển khai:
- Chủ trì: Bsck1 Trần Văn Thành
- Thành viên tham gia:
Bsck1 Thủy Châu Quý
Bs Lê Văn Thức
Bs Lê Nhật Nam
Bs Nguyễn Quốc Việt
2. Phương tiện:
- Dịch ngâm dụng cụ cidex.
- Bộ dụng cụ phẫu thuật nội soi 24F hoặc 26F, nguồn sáng, monitor, đầu máy ghi.
- Dung dịch nước muối sinh lý ( Natricloride 0,9%)
- Nước cất bơm rửa
- Foley 3 nhánh số 22F hoặc 24F.
- Mandrin (phòng khi cắt xong không đặt Foley được).
3. Người bệnh:
- Được thăm khám toàn diện, thăm trực tràng, niệu đạo.
- Kiểm tra thang điểm IPSS, đo thể tích nước tiểu tồn lưu
- Định lượng PSA.
- Làm điện tim, X-Quang phổi, siêu âm tim
- Xét nghiệm máu, đông máu tiền phẫu, cấy nước tiểu, thăm dò chức năng thận.
- Đánh giá ASA và trọng lượng TLT trước mổ để có phương án nội soi hợp lý.
- Kháng sinh dự phòng.
- Giải thích sau mổ khả năng phóng tinh ngược chiều >90%, liệt dương 30%, hẹp niệu đạo phải nong định kỳ 3-5%.
V. Các bước tiến hành:
1.Vô cảm: Bệnh nhân được gây tê tủy sống, hoặc ngoài màng cứng hoặc gây mê toàn thân.
2. Quy trình phẫu thuật :
- Kê bệnh nhân nằm tư thế sản khoa, cài đặt máy và điều chỉnh mức năng lượng cắt đốt cho máy nội soi.
- Đặt bình nước rửa ở độ cao 60-80cm tính từ bàn phẫu thuật
- Kiểm tra và lắp đặt dụng cụ nội soi, nguồn sáng, nguồn điện
- Tiến hành nong niệu đạo bằng bộ nong niệu đạo đến số 28Fr hoặc 30Fr
- Đưa máy nội soi vào bàng quang, kiểm tra ụ núi, hình thái tiền liệt tuyến, vị trí 2 lỗ niệu quản, sỏi bàng quang, niêm mạc bàng quang.
- Phẫu thuật cắt được bắt đầu ở cổ bàng quang, sau đó là cắt bỏ các thùy bên và sau đó là thùy trước, vừa cắt vừa đốt cầm máu để nhìn rõ phẫu trường
- Cắt sát đến lớp vỏ tiền liệt tuyến, chú ý quan sát ụ núi để không cắt quá ra ngoài mốc giải phẫu này tránh tổn thương cơ thắt ngoài.
- Bơm súc rửa bàng quang loại bỏ hết máu đông và mẫu mô đã cắt ( chip), lấy mẫu làm giải phẫu bệnh.
- Đốt cầm máu kĩ tại các diện cắt đảm bảo không chảy máu hậu phẫu
- Đặt sonde Foley 3 nhánh
- Ròng rửa bàng quang liên tục 12-24h sau cắt, hứng nước rửa vào túi vô trùng. Nước ròng trong cho chảy chậm, nước ròng hồng cho chảy nhanh, kết hợp dùng thuốc cầm máu.
VI.Theo dõi và xử lí tai biến:
1. Trong phẫu thuật:
- Chảy máu nhiều: mỗi phút cắt đốt nội soi mất 10ml máu.
Chảy máu động mạch: bơm rửa, cầm máu, truyền máu.
Chảy máu xoang tĩnh mạch: hoàn thành phẫu thuật nhanh, dùng bóng Foley chèn vào chỗ chảy máu, hoặc dùng kỹ thuật noeud-traction.
- Thủng cổ bàng quang lúc đưa máy vào hoặc cắt quá sâu có nguy cơ hội chứng nội soi: cần mổ mở đường trên khâu chỗ thủng, chuyển lưu bàng quang, dẫn lưu bụng.
- Thủng bao tuyến tiền liệt: tăng tỉ lệ ngộ độc nước, đốt cầm máu nhanh, đặt Foley noeud-traction và rút lui.
2. Sau phẫu thuật:
Rửa bàng quang trong 1 – 2 ngày, ngày thứ 3 rút ống thông Foley. Cho bn tự tiểu, đánh giá lại IPSS, QoL sau cắt. Nếu bí tiểu thì đặt thông lại, tập tiểu. Nếu bàng quang kích thích thì cho thuốc anticholinergic.
- Chảy máu: Ngay phẫu thuật hoặc sau 5 -10 ngày do bong chổ cầm máu: bơm rửa lấy cục máu. Có thể phải soi lại để đốt cầm máu.
- Hội chứng nội soi do thấm nước vào cơ thể sau thủng bàng quang hay thủng bao tuyến tiền liệt: bụng chướng, rối loạn tim mạch, rối loạn thần kinh, natri máu hạ: điều trị tích cực trợ tim, tiêm furosemide, điều chỉnh ion đồ.
- Nhiễm khuẩn niệu, máu: cầm máu, xét nghiệm vi khuẩn, làm kháng sinh đồ: điều trị tích cực về hồi sức; Người bệnh cần được theo dõi trong 1-2 ngày, đề phòng chảy máu, nhiễm khuẩn.
VII.Tài liệu tham khảo:
1.
2.
3.
4.
5.
6.
- 27/09/2018 20:26 - Ô nhiễm không khí làm tăng nguy cơ ung thư phổi ở …
- 27/09/2018 19:59 - Ung thư buồng trứng(tt)
- 27/09/2018 19:42 - Phân tích nguyên nhân và tìm giải pháp cho các vấn…
- 26/09/2018 08:13 - Chẩn đoán và điều trị rắn lục đuôi đỏ cắn
- 26/09/2018 07:55 - Ung thư cổ tử cung (Phần cuối)
- 26/09/2018 07:14 - Bệnh cúm( Influenza)
- 26/09/2018 06:52 - Nhân một trường hợp chấn thương niệu đạo trước
- 25/09/2018 18:27 - Ung thư vùng đầu và cổ (Phần 4)
- 25/09/2018 17:53 - Tổng quan về Lymphoma Hodgkin
- 24/09/2018 13:34 - Sử dụng clip trong nội soi tiêu hóa