Bs Huỳnh Ngọc Tin - Khoa Nội thận nội tiết
I. HẠ ĐƯỜNG HUYẾT LÀ GÌ ?
Hạ đường huyết cũng là một cấp cứu nội khoa do giảm tỷ lệ glucose trong máu và dịch ngoài tế bào.
II. NHỮNG ĐIỂM CHÍNH
- Các dấu hiệu và triệu chứng kích thích thần kinh thường xuất hiện sớm và phổ biến
- Khi hạ đường máu nặng và kéo dài, các biểu hiện tổn thương thần kinh do thiếu glucose não (neuroglycopenia) có thể xuất hiện
- Luôn luôn kiểm tra đường máu mao mạch mỗi khi xuất hiện có rối loạn ý thức hoặc trong các bệnh cảnh cấp tính nặng
- Thực hiện các biện pháp cấp cứu ban đầu theo các bước ABC khi có biểu hiện lâm sàng nặng của hạ đường máu. Bổ xung glucose vẫn là biện pháp điều trị cấp cứu cơ bản trong tất cả các giai đoạn hạ đường máu

III. NGUYÊN NHÂN HẠ ĐƯỜNG HUYẾT
Hạ đường huyết thường gặp nhất trên những bệnh nhân đang điều trị đái tháo đường. Trên bệnh nhân hạ đường huyết, xem xét các yếu tố thuận lợi được liệt kê dưới đây:
1. Thuốc: insulin, chất kích thích bài tiết insulin (đặc biệt là chlorpropamide, repaglinide, nateglinide), rượu, salicylates nồng độ cao, ulfonamides, pentamidine, quinine, quinolones.
2. Bệnh lý nặng: suy gan, suy thận hoặc suy tim; nhiễm trùng huyết ; nhịn đói kéo dài.
3. Thiếu hormone: suy thượng thận, suy giảm chức năng tuyến yên (đặc biệt là trẻ nhỏ)
4. U insulin (u tế bào β tuyến tuỵ), tăng sản tế bào β (tình trạng tế bào β tuyến tụy tăng sản xuất insuline; bẩm sinh hoặc sau phẫu thuật dạ dày hay phẫu thuật thu nhỏ dạ dày giảm béo)
5. Nguyên nhân hiếm gặp khác: U tế bào không–β (u biểu mô hoặc trung mô lớn sản xuất IGF-II chưa hoàn chỉnh, u ngoài tụy khác), kháng thể đối với insulin hoặc với thụ thể của insulin, thiếu men di truyền như không dung nạp fructose di truyền và rối loạn chuyển hóa tăng galactose trong máu.
IV. BIỂU HIỆN LÂM SÀNG
Triệu chứng
- Triệu chứng hạ đường máu ở bệnh nhân có và không có đái tháo đường thường không đặc hiệu. Hạ đường máu gây ra các triệu chứng kích thích thần kinh (tự động) và thiếu glucose não.
+ Các triệu chứng kích thích thần kinh bao gồm run rẩy, hồi hộp, lo âu, và nhịp tim và huyết áp tăng nhưng không nhiều (qua trung gian cathecholamine, adrenergic) và vã mồ hôi, da tái nhợt, cảm giác đói, và dị cảm (qua trung gian acetylcholine, cholinergic). Các biểu hiện này, thường xuất hiện sớm và phổ biến, gây ra bởi tác động của thần kinh giao cảm, đúng hơn là của tủy thượng thận.
+ Các triệu chứng do thiếu glucose não bao gồm tổn thương nhận thức, thay đổi hành vi, các bất thường vận động tâm thần và khi nồng độ glucose máu thấp hơn có thể có co giật và hôn mê. Đôi khi, các khuyết thiếu thần kinh thoáng qua có thể xuất hiện. Các tổn thương thần kinh vĩnh viễn rất hiếm nhưng có thể có và thường gặp hơn ở bệnh nhân đái tháo đường có hạ đường máu nặng kéo dài. Mặc dù hạ đường máu kéo dài quá lâu có thể gây chết não ở bệnh nhân đái tháo đường, nhưng phần lớn các giai đoạn hạ đường máu sẽ phục hồi sau khi nồng độ glucose máu tăng lên về giá trị bình thường và giai đoạn tử vong, nhưng hiếm gặp, thường được cho là hậu quả của rối loạn nhịp tâm thất.
- Ở bệnh nhân không đái tháo đường, sự xuất hiện các triệu chứng thiếu glucose não cung cấp bằng chứng rối loạn hạ đường máu nền có tính chất thuyết phục về mặt lâm sàng hơn vì các triệu chứng kích thích thần kinh nói chung không đặc hiệu. Tuy nhiên, việc bệnh nhân đái tháo đường tự nhận thấy được các triệu chứng kích thích thần kinh có thể gợi ý họ tới hạ đường máu và do đó họ có thể tự điều trị được.
- Các triệu chứng mà bệnh nhân có có xu hướng xuất hiện dai dẳng từ giai đoạn này tới giai đoạn kia. Các triệu chứng có thể không được phát hiện bởi bệnh nhân, thậm chí khi chúng biểu hiện rõ cho ngưới khác thấy. Hơn nữa, rất nhiều bệnh nhân không thể nhớ và mô tả được các giai đoạn một cách chi tiết, do đó các thông tin cần thiết nên được khai thác từ gia đình hoặc bạn bè của bệnh nhân bất cứ khi nào có thể.
V. XÉT NGHIỆM VÀ THĂM DÒ CHỨC NĂNG
- Nồng độ glucose máu thấp < 2,8 mmol/L (50 mg/dL), khi nồng độ glucose máu thấp < 1,7 mmol/L (30 mg/dL) thì được gọi là hạ đường máu nặng. Xét nghiệm đường máu mao mạch là một biện pháp sàng lọc nhanh để xác đinh nồng độ glucose máu. Tuy nhiên, hầu hết các loại máy đo đường máu mao mạch thường không thể phát hiện được các nồng độ glucose máu < 2,2 mmol/L (40 mg/dL) cho nên vẫn cần phải lấy mẫu máu tĩnh mạch làm xét nghiệm định lượng nồng độ glucose máu
- Xét nghiệm tìm kiếm các nguyên nhân gây hạ đường máu như nhiễm trùng/nhiễm khuẩn, nhồi máu cơ tim, tai biên mạch máu não, rối loạn chức năng/suy thận, uống rượu, có thai, dung thuốc (đặc biệt là các thuốc kích thích), các chấn thương kín, suy nhược (có thể làm ăn uống kém hoặc quá liều insulin/thuốc uống hạ đường máu), các bệnh lý nội tiết khác (bệnh Addison, suy giáp, cường giáp, suy tuyến yên).
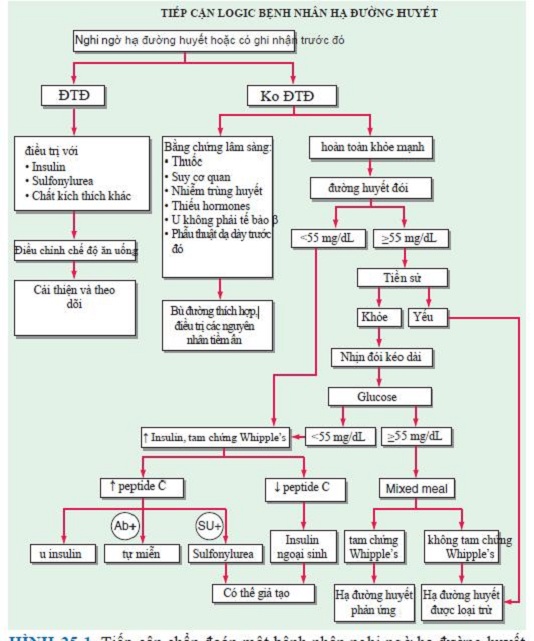
Hình 1: Tiếp cận chẩn đoán một bệnh nhân nghi ngờ hạ đường huyết dựa trên bệnh sử, nồng độ glucose huyết tương thấp, hoặc cả hai.
VI. CHẨN ĐOÁN
Bệnh nhân đái tháo đường được điều trị bằng insulin hoặc các thuốc kích thích bài tiết insulin, các tác động bảo vệ nhằm dự phòng hạ đường máu sẽ bắt đầu khi cơ chế tự theo dõi phát hiện nồng độ glucose máu < 3,9 mmol/L (70 mg/dL). Do đó khả năng có hạ đường máu là rất cao ở những bệnh nhân này.
Mặt khác, khả năng có hạ đường máu rất thấp ở những người không có đái tháo đường được điều trị thuốc. Ở những người không có đái tháo đường, biểu hiện rối loạn hạ đường máu không thể đơn thuần chỉ dựa vào nồng độ glucose máu thấp. Rối loạn hạ đường máu chỉ có thể được chẩn đoán khi có đầy đủ các bằng chứng đã được chứng minh trong nghiên cứu Whipple.
Hạ đường máu ở bệnh nhân có đái tháo đường:
- Có thể có các triệu chứng lâm sàng của hạ đường máu: triệu chứng kích thích thần kinh và/hoặc thiếu glucose não
- Nồng độ glucose máu thấp < 2,8 mmol/L (50 mg/dL)
Hạ đường máu ở bệnh nhân không có đái tháo đường:
- Phải có đủ ba tiêu chuẩn chẩn đoán hạ đường máu
+ Có triệu chứng lâm sàng của hạ đường máu: kích thích thần kinh, thiếu glucose não
+ Nồng độ glucose máu thấp < 2,8 mmol/L (50 mg/dL) tại thời điểm triệu chứng lâm sàng của hạ đường máu xuất hiện
+ Các triệu chứng lâm sàng của hạ đường máu cải thiện sau khi bồi phụ glucose
VII. ĐIỀU TRỊ
Thực hiện các biện pháp cấp cứu ban đầu theo các bước ABC
Các biện pháp điều trị cấp cứu đặc hiệu
- Truyền glucose tĩnh mạch
+ Nếu đã có đường truyền tĩnh mạch, tiêm 50 ml dung dịch glucose 50% (chứa đựng xấp xỉ 25g glucose, có thể giải quyết được hầu hết các giai đoạn hạ đường máu).
+ Theo dõi tình trạng ý thức bệnh nhân và kiểm tra lại đường máu mao mạch 15 – 30 phút sau tiêm glucose 50%.
+ Nhắc lại các liều dung dịch glucose 50% hoặc truyền tĩnh mạch dung dịch glucose 5 – 10% có thể cần thiết để duy trì nồng độ glucose máu phù hợp. Thiếu glucose não (rối loạn ý thức, các biểu hiện giống co giật, các tổn thương thần kinh trung ương) có thể phải mất một thời gian mới hồi phục hoàn toàn được. Nếu các bất thường vẫn còn tồn tại trên 30 phút sau khi truyền glucose và hạ đường máu không trở lại (không còn hạ đường máu) thì phải tìm kiếm các nguyên nhân khác bằng chụp CT sọ não và các xét nghiệm phù hợp
- Ăn uống đường miệng
+ Ngay khi bệnh nhân tỉnh lại (hoặc bệnh nhân còn tỉnh), nước hoa quả (vd: nước táo,nước nho; 300 ml chứa khoảng 15g glucose) là sự lựa chọn tốt để duy trì nồng độ glucose máu, hoặc một bữa ăn nhẹ là phù hợp
- Glucagon
+ Nếu chưa có đường truyền tĩnh mạch, có thể tiêm bắp 1mg glucagon. Thời gian đáp ứng vào khoảng 10 – 15 phút, và buồn nôn và nôn do sự điều chỉnh quá mức nồng độ glucose máu (quá liều glucagon) khá phổ biến. Vì glucagon có thể tiêm bắp nên tất cả bệnh nhân đái tháo đường đang dung insulin (hoăc gia đình họ) cần luôn mang theo glucagon và biết cách tiêm nếu cần.
Theo dõi
- Chú ý thời gian tác dụng của insulin hoặc các thuốc uống hạ đường máu mà bệnh nhân đã sử dụng.
- Kiểm tra đường máu mao mạch mỗi giờ cho tới khi nồng độ glucose máu ổn định.
TÀI LIỆU THAM KHẢO
1. Giáo trình bệnh học nội khoa ĐH Y Hà Nội.
2. Phác đồ chẩn đoán, điều trị bệnh nội khoa BV Nguyễn Tri Phương.
3. Nội tiết học đại cương, 1999.
- 05/07/2018 10:42 - Cập nhật dự phòng ung thư cổ tử cung
- 04/07/2018 11:16 - Đái tháo nhạt
- 04/07/2018 11:07 - Chế độ ăn ở một số bệnh lý
- 04/07/2018 10:55 - Bệnh lý võng mạc đái tháo đường
- 25/06/2018 11:00 - Những hướng dẫn của Hiệp hội thấp khớp Anh quốc về…
- 19/06/2018 04:37 - Vai trò của Progesterone trong duy trì thai kỳ
- 14/06/2018 06:51 - Thuốc kháng sinh đường uống có thể làm tăng nguy c…
- 10/06/2018 07:10 - Tăng kali máu
- 10/06/2018 06:40 - Tăng Natri máu
- 06/06/2018 19:53 - Cập nhật những khuyến cáo của ACOG về tiền sản giậ…
