BS. Bùi Văn Bình-BS. Nguyễn Tuấn Long
Ca lâm sàng
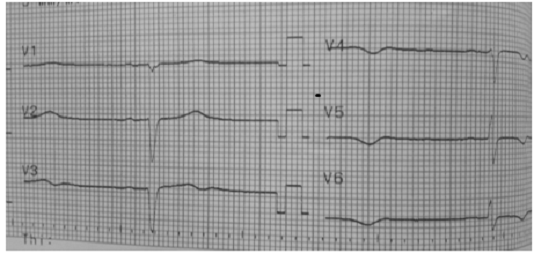
Bệnh nhân nam, 20 tuổi, dân tộc thiểu số, cư trú tại huyện Nam Trà My, nhập viện vào game nổ hủ do nuốt khó, dễ sặc. Tại Khoa Nội TM, BN tỉnh táo, không sốt, NYHA II-III, khàn giọng, phát âm khó khăn, thở đều, mạch quay đều 50 lần/phút, HA 110/90mmHg, họng sạch, có ít hạch ngoại biên vùng cổ, mức độ nuốt khó ngày càng nặng, bệnh nhân không thể ăn hoặc uống. Khai thác tiền sử ghi nhận có biểu hiện sốt, đau họng và giả mạc ở họng cách đây hơn 1 tháng, BN được điều trị khoảng 2 tuần ở bệnh viện tuyến dưới, tình trạng đau họng, sốt có cải thiện, tiếp tục tự điều trị tại nhà. Những ngày trước nhập viện Quảng Nam, xuất hiện khó nuốt nên được chuyển viện. Kết quả xét nghiệm máu: bạch cầu 5,86x103/uL, NT- proBNP 8016pg/mL, hs Troponin T 110,3pg/mL. ECG có hình ảnh nhịp chậm xoang khoảng 50 lần/phút (hình 1). Nội soi họng thấy họng sạch, màng hầu di động kém. Siêu âm vùng cổ có nhiều hạch nhỏ góc hàm phải. Nội soi đường tiêu hóa trên không thấy bất thường. Siêu âm tim ghi nhận thất trái dãn, giảm co bóp thất trái toàn bộ, EF giảm (45%), các van tim mềm mại, hở nhẹ ¼ van 2 lá, không phát hiện các luồng thông bất thường trong tim. Các kết quả cấy dịch họng âm tính. Mặc dù tại huyện Nam Trà My, vài tháng qua không có dịch bệnh bạch hầu, BN vẫn được chẩn đoán và điều trị theo hướng Viêm cơ tim bán cấp khả năng do bạch hầu, biến chứng liệt hầu họng + suy tim. Sau 10 ngày, tình trạng nuốt khó và suy tim cải thiện (NT proBNP giảm còn 662pg/mL, EF tăng lên 52%), BN được xuất viện và hẹn tái khám.
Hình ảnh điện tâm đồ của bệnh nhân
Bàn luận
Bệnh bạch hầu là bệnh nhiễm trùng cấp tính do vi khuẩn Corynebacterium diphtheriae gây ra. Với sự hiệu quả của chương trình tiêm chủng mở rộng (TCMR), ngày nay, bạch hầu là một bệnh ít gặp tại Việt Nam. Tuy vậy, ở những vùng mà người dân không tham gia tốt chương trình TCMR, bệnh lý này vẫn còn tồn tại và gây ra các biến chứng nguy hiểm.
Tổn thương cơ bản trong bệnh bạch hầu là quá trình viêm tơ huyết tạo thành màng giả tại cửa vào, các tế bào biểu mô bị hoại tử, kèm theo xuất huyết thoát dịch có nhiều fibrinogen. Fibrinogen gặp thrombokinase (được giải phóng ra từ tổ chức tế bào hoại tử) sẽ tạo thành màng fibrin bám chặt vào lớp biểu mô. Tại cửa vào (mũi, họng thanh quản, đường sinh dục và da bị thương) trực khuẩn bạch hầu sinh sản và phát triển và tiết ra ngoại độc tố. Ngoại độc tố theo hệ tuần hoàn và bạch huyết đi khắp cơ thể gây ra các tổn thương ở khắp các cơ quan (tim, hệ thần kinh trung ương, thận, thượng thận... [4]. Trong đó, tổn thương tim mạch là nguyên nhân tử vong chính, chiếm khoảng 50 – 70% [1], [2].
Các tổn thương tim thường xuất hiện sau tuần thứ hai ở 10-25% BN [5]. Biểu hiện lâm sàng có thể nghe tiếng tim mờ, tiếng ngựa phi... Trên ECG, sẽ thấy biến đổi ST – T, các dạng loạn nhịp tim, rung nhĩ, ngoại tâm thu, nhịp nhanh thất, rung thất, phân ly nhĩ thất... Nếu bệnh nhân có biểu hiện block nhĩ- thất độ 3 thì thường kèm theo tiên lượng rất tồi dù được cấy máy tạo nhịp. Đây là một biến chứng trầm trọng đòi hỏi sự chăm sóc theo dõi chặt chẽ, tỉ mỉ và điều trị tích cực.
Các biến chứng thần kinh thường xuất hiện sau một thời gian muộn hơn, chiếm 15% các trường hợp. Biểu hiện chủ yếu là tổn thương các đôi dây thần kinh sọ ở vùng hành não [6]. Liệt khẩu cái cả hai bên và thường liệt vận động, liệt phần mềm của lưỡi gà tuần thứ 3, liệt cơ vận nhãn thường xuất hiện tuần thứ 5, nhưng cũng có thể xuất hiện trong tuần đầu, đó là nguyên nhân làm cho bệnh nhân nhìn mờ và lác. Viêm dây thần kinh cơ hoành gây liệt cơ hoành thường ở tuần thứ 5 đến tuần thứ 7. Không hoặc liệt các chi chỉ ở mức độ nhẹ có thể gặp khoảng 30% BN. Theo Logina và cộng sự, các biến chứng thần kinh thường tiến triển nặng khoảng 49 ngày (15-83) và bắt đầu cải thiện sau ngày thứ 73 (20-115) [4], [6]. Trong trường hợp này, BN bắt đầu có biểu hiện phục hồi tình trạng rối loạn nuốt khoảng sau 1 tháng từ khi khởi phát. Trong giai đoạn này, vai trò của nuôi dưỡng bằng đường tĩnh mạch rất quan trọng.
Ở trên BN này, các biểu hiện chủ yếu do biến chứng của hệ thần kinh với tình trạng liệt khẩu cái khiến BN rối loạn nuốt. Các biểu hiện của suy tim / viêm cơ tim trên lâm sàng ở BN khá kín đáo, nhưng các dấu hiệu trên điện tâm đồ, đặc biệt là siêu âm tim, men tim và NT-ProBNP có giá trị gợi ý chẩn đoán.
Hiện nay, các dữ liệu về siêu âm tim do viêm cơ tim sau bệnh lý bạch hầu còn ít. Theo Panamonta và cộng sự, các biểu hiện chính của viêm cơ tim sau nhiễm bạch hầu là giãn thất trái hoặc phì đại thất trái. Các biểu hiện của viêm cơ tim trên BN của chúng tôi là tình trạng giảm động toàn bộ thất trái, EF giảm (45%). Các biểu hiện rối loạn dẫn truyền trong viêm cơ tim là khá đa dạng từ biến đổi đoạn ST-T, rung nhĩ, ngoại tâm thu, block nhĩ thất các mức độ. Đặc biết block nhĩ- thất độ 3 thường kèm theo tiên lượng tồi dù được can thiệp đặt máy tạo nhịp. Trong nghiên cứu của Panamonta, một nửa trong số 10 BN rối loạn nhịp chậm, những trường hợp block nhĩ thất cấp 3 đều tử vong, dù được cấy máy tạo nhịp [7]. Ở BN của chúng tôi, rối loạn nhịp chỉ ở mức độ nhẹ với hình ảnh nhịp chậm xoang. Có lẽ chính vì vậy, tiên lượng của BN cũng sẽ tốt hơn. Tuy nhiên, về lâu dài BN cần được tái khám, theo dõi định kỳ để phát hiện bệnh cơ tim dãn sau viêm cơ tim.
Kết luận
Sự hiệu quả của chương trình tiêm chủng mở rộng đã làm giảm tần suất bắt gặp bệnh lý bạch hầu và những biến chứng của nó trên lâm sàng. Việc chẩn đoán viêm cơ tim do bạch hầu đôi khi dễ bị bỏ qua. Sự kết hợp tiền sử, bệnh sử, lâm sàng và các xét nghiệm bổ sung cho phép đánh giá BN một cách toàn diện sẽ giúp chúng ta không bỏ sót những ca bệnh ít gặp trong kỷ nguyên hiện đại này.
Tài liệu tham khảo
- Penicillin vs. erythromycin in the treatment of diphtheria. - PubMed - NCBI. <, accessed: 04/03/2017.
- Predictors of outcome in patients with diphtheria receiving intensive care. - PubMed - NCBI. <, accessed: 04/03/2017.
- Prognosis in patients with diphtheric myocarditis and bradyarrhythmias: assessment of results of ventricular pacing. - PubMed - NCBI. <, accessed: 04/03/2017.
- Bệnh bạch hầu. Học Viện Quân y.
- Kneen R., Nguyen M.D., Solomon T., et al. (2004). Clinical features and predictors of diphtheritic cardiomyopathy in Vietnamese children. Clin Infect Dis Off Publ Infect Dis Soc Am, 39(11), 1591–1598.
- Logina I. and Donaghy M. (1999). Diphtheritic polyneuropathy: a clinical study and comparison with Guillain-Barré syndrome. J Neurol Neurosurg Psychiatry, 67(4), 433–438.
- Manat Panamonta (2014). Historical assessment of diphtheritic myocarditis from a hospital in northeastern Thailand. Asian Biomed.
- 20/06/2017 20:13 - Truyền máu khối lượng lớn
- 20/06/2017 19:54 - Ung thư chưa rõ nguyên phát (CARCINOMA OF UNKNOWN …
- 20/06/2017 13:29 - Viêm não Nhật Bản
- 20/06/2017 12:44 - Chấn thương khớp LisFranc
- 20/06/2017 11:27 - Phân tích khí máu động mạch
- 30/04/2017 07:32 - Quan điểm mới của việc nuôi dưỡng tĩnh mạch cho bệ…
- 28/04/2017 09:33 - Gây mê hồi sức cho phẫu thuật ở người cao tuổi (p…
- 09/04/2017 06:37 - Xử trí nhịp nhanh vòng vào lại nhĩ-thất theo ACC/A…
- 28/03/2017 13:09 - Những tiến bộ mới trong chẩn đoán, điều trị chấn t…
- 28/03/2017 12:21 - Xử trí bệnh tim mạch ở bệnh nhân bị bệnh phổi tắc …