Bs Nguyễn Hoàng Kim Ngân - Khoa ICU
1. Tổng quan
1.1 Giới thiệu
Nhiễm khuẩn (sepsis) vẫn là nguyên nhân gây tử vong và bệnh tật hàng đầu. Trong một báo cáo từ năm 2008, nhiễm khuẩn là nguyên nhân của 1,141,000 trường hợp nhập viện. Hiện nay, mặc dù có những tiến bộ trong chăm sóc y tế, nhưng tử vong do sốc nhễm khuẩn vẫn chiếm >40% trường hợp lâm sàng. Suy chức năng đa cơ quan được quan sát ở 45% bệnh nhân với sự hiện diện của nhiễm khuẩn/sốc nhiễm khuẩn và điều này làm tồi tệ hơn kết cục ngắn hạn và suy chức năng cơ quan lâu dài. Nhiễm khuẩn thường gây suy chức năng và tổn thương tim mạch và thận riêng rẻhoặc phối hợp cả hai. Tuy nhiên, có những dữ liệu giới han về hội chứng tim – thận (CRS: cardiorenal syndrome) ở bệnh nhân bị nhiễm khuẩn.
CRS được định nghĩa là sự suy chức năng ban đầu của tim hoặc thận dẫn đến sự suy chức năng hoặc tổn thương thứ phát của những cơ quan khác và được phân thành 5 type dựa vào sự mạn tính và chiều hướng tác động chéo giữa các cơ quan. CRS type 5 (CRS-5) phản ánh sự suy chức năng thứ phát tim và thận xảy ra đồng thời sau một bệnh lý toàn thân. Nhiễm khuẩn, xơ gan, lupus ban đỏ hệ thống (SLE), sarcoidosis, xơ cứng hệ thống (systemic sclerosis), thoái hóa tinh bột (amyloidosis), nhiễm độc là những nguyên nhân gây nên CRS-5. Trong bài đánh giá này, chúng tôi cố gắng đánh giá có hệ thống bệnh sinh, đặc điểm lâm sàng, chẩn đoán và điều trị CRS-5 do nhiễm khuẩn.
1.2 Định nghĩa
Theo hướng dẫn của Sepsis-3 gần đây, nhiễm khuẩn được định nghĩa “là sự suy chức năng cơ quan đe dọa tính mạng do sự đáp ứng mất kiểm soát của cơ thể với sự nhiễm trùng”. Ở ICU, nhiễm khuẩn được chẩn đoán khi điểm SOFA > 2 điểm. Suy chức năng tim mạch trong nhiễm khuẩn có thể biểu hiện như suy tim, bệnh cơ tim nhiễm khuẩn (SCM-septic cardiomyopathy) và rối loạn miễn dịch. Trước đây, đánh giá động học chức năng hai thất bằng catheter động mạch phổi được dùng để đánh giá rối loạn chức năng tim. Nhưng ngày nay, siêu âm tim tại hồi sức đã cho phép xác định rối loạn chức năng cơ tim. Tổn thương cơ tim hiện nay được xác định loại trừ bằng sự tăng men tim Troponin T (cTnT) hoặc Troponin I (cTnI), và những marker sinh học này đã được công nhận như một yếu tố tiên lượng tử vong ở bệnh nhân nhiễm khuẩn. Giá trị cTnT hoặc cTnI ≥ 0,01 ng/ml hoặc sự tăng cTnT ≥ 0,03 ng/ml được dùng để xác định tổn thương tim trong nhiễm khuẩn.
Tổn thương thận cấp (AKI) dược chẩn đoán dựa trên các tiêu chí Risk, Injury, Failure, Loss, và End Stage được cập nhật theo AKI Criteria năm 2007. Các tiêu chuẩn theo KDIGO ( Kidney Disease Improving Global Outcomes) kết hợp các định nghĩa trước đây và định nghĩa AKI như sự tăng tuyệt đối nồng độ creatinin huyết thanh ≥ 0.03 mg/dl (26,5 umol/l) trong 48h hoặc sự tăng 50% nồng độ creatinin huyết thanh so với nồng độ nền trong 7 ngày, hoặc thể tích nước tiểu ≤ 0,5ml/kg/h trong ít nhất 6 giờ.
2. Dịch tể học
Những hiểu biết về mối quan hệ giữa CRS-5 và tình trạng toàn thân ở bệnh nhân nhiễm khuẩn còn hạn chế. AKI xảy ra với tỷ lệ là 16-41% ở bệnh nhân bị nhiễm khuẩn, và tỷ lệ mắc phải cao hơn được ghi nhận ở bệnh nhân lớn tuổi và có bệnh lý phối hợp trước đó. Tỷ lệ tử vong do AKI thay đổi từ 0-41%, các yếu tố bao gồm sự trì hoãn chẩn đoán, tồn thương đa cơ quan, và quá trình chăm sóc đóng góp vào sự thay đổi đã được báo cáo này. Gần 20-60% bệnh nhân bị nhiễm khuẩn và sốc nhiễm khuẩn có SCM và có tiên lượng xấu hơn so với bệnh nhân không có SCM. Tổn thương cơ tim được thể hiện qua sự tăng cTnT hoặc cTnI được quan sát thấy ở khoảng 60% bệnh nhân bị nhiễm khuẩn. Tỷ lệ mới mắc và tỷ lệ hiện mắc của CRS-5 và các yếu tố cá nhân hóa của AKI và SCM/tổn thương tim thay đổi trên y văn do các nguyên nhân sau:
a) Định nghĩa không thống nhất: Trước khi có sự phát triển định nghĩa của KDIGO về AKI, tỷ lệ mắc phải của AKI đã được báo cáo là 16-67%. Tiêu chuẩn hóa định nghĩa AKI dẫn đến có thể áp dụng tốt hơn cho các hệ thống chăm sóc sức khỏe. Các định nghĩa tối ưu nhất về rối loạn chức năng tim trong nhiễm khuẩn vẫn còn những thiếu sót. Các định nghĩa siêu âm tim hiện nay được ngoại suy từ các tài liệu suy tim và thiếu chính xác ở những bệnh nhân bị nhiễm khuẩn. cTnT có độ đặc hiệu cao cho cả tổn thương cơ tim tối thiểu. Tuy nhiên, vai trò của việc kiểm tra cTnT trong công đồng chưa được công nhận.
b) Sử dụng bệnh án điện tử: Có khả năng thu thập dữ liệu theo chiều dọc, các hệ thống “báo động” điện tử và việc chủ động quản lý chất lượng giúp nâng cao nhận thức và dự phòng AKI và SCM.
c) Sử dụng các công nghệ không xâm lấn: Các lợi ích của siêu âm tim và dùng các phương pháp hiện đại giúp phát hiện cả những SCM khó thấy. Hơn nữa, hs-cTnT làm tăng tỷ lệ phát hiện các tổn thương cơ tim.
d) Quy trình chăm sóc: Những cải tiến trong quy trình chăm sóc, nhận biết nhanh nhiễm khuẩn và dự phòng các biến chứng điều trị làm cho chăm sóc điều trị tốt hơn, ngăn ngừa tổn thương các cơ quan.
3. Sinh lý bệnh
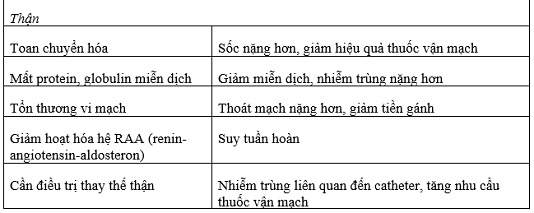
Nhiễm khuẩn là tình trạng viêm gây nên các thay đổi vi tuần hoàn, giãn mạch bệnh lý và suy đa cơ quan. Các thay đổi sinh lý có thể xảy ra do những tác động toàn thân do nhiễm khuẩn, tim và thận có tác động chéo lẫn nhau và tác động lên quá trình chăm sóc. (Sơ đồ.1 và Bảng 1)
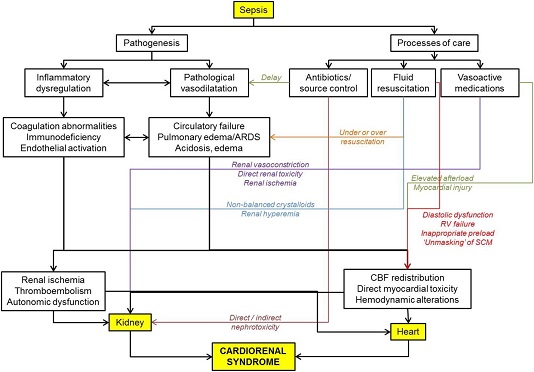
Sơ đồ 1. Bệnh sinh của hội chứng tim thận trong nhiễm khuẩn
Ghi chú: Hộp và mũi tên màu đen thể hiện các ảnh hưởng của sinh lý bệnh quá trình nhiễm khuẩn và mũi tên màu thể hiện ảnh hưởng của quá trình chăm sóc lên sự tiến triển của hội chứng tim thận
Viết tắt: ARDS: acute respiratory distress syndrome; CBF: coronary blood flow; RV: right ventricular; SCM: septic cardiomyopathy.
Bảng 1. Các yếu tố góp phần vào tác động chéo giữa các cơ quan trong hội tim thận
3.1 Rối loạn chức năng tim trong nhiễm khuẩn
SCM là hậu quả của sự thay đổi huyết động và làm thay đổi dòng máu cơ tim, thêm vào đó là là sự gây độc cơ tim do độc tố vi khuẩn. Hồi sức bằng việc truyền dịch được công nhận là góp phần vào tình trạng “sốc lạnh” trong nhiễm khuẩn. Tuy nhiên, y văn hiện đại nhấn mạnh vai trò của việc hồi sức dịch đúng. Sự khôi phục lại trương lực mạch máu và cân bằng dịch sẽ làm bộc lộ rối loạn chức năng tâm thu thất trái. Cân bằng dịch có thể làm trầm trọng hơn rối loạn chức năng tâm trương trước đó hoặc mới xảy ra, dẫn đến việc không thể duy trì huyết động ổn định. Thất phải thường nhạy cảm với sự tăng hậu gánh do sự co mạch phổi và thông khí áp lực dương. Cùng với những thay đổi huyết động này, nhiễm khuẩn cũng liên quan đến sự tưới máu vành do các chất trung gian gây viêm như nitric oxide, endothelin-1, kênh calci và các cytokine. Một nghiên cứu đầy đủ về các cơ chế này được mô tả bởi Antonucci và cộng sự và nằm ngoài phạm vi bài đánh giá này. Rối loạn chức năng tâm thu thất trái cổ điển được định nghĩa bằng phân suất tống máu thất trái (LVEF) < 50%, hiện diện ở 14-27% bệnh nhân nhiễm khuẩn và sốc nhiễm khuẩn. Ngoài ra, nhiễm khuẩn còn liên quan với nhịp nhanh do rối loạn phản xạ tự động, điều này góp phần làm giảm sự đổ đầy tâm trương, rối loạn nhịp trầm trọng hơn, và làm giảm cung lượng tim (CO).
3.2 Tổn thương thận trong nhiễm khuẩn
Mối liên quan giữa nhiễm khuẩn và AKI là một hiện tượng đa nhân tố, bao gồm sự thay đổi trương lực mạch máu thận, tưới máu thận, và gây độc thận trực tiếp do quá trình viêm và nhiễm trùng. Đánh giá toàn diện cơ chế sinh lý bệnh của vấn đề này nằm ngoài phạm vi của bài này. Trong một phân tích tổng hợp từ 160 nghiên cứu về nhiễm khuẩn, tưới máu thận bình thường hoặc tăng được ghi nhận ở gần 30% bệnh nhân. Wal và cộng sự đã chỉ ra rằng có thể có một sự thay đổi dòng máu đến vỏ thận, dẫn đến thiếu oxy tủy thận. Các chất trung gian gây viêm có thể gây nên rối loạn chức năng thận bởi hiện tượng chết tế bào theo chương trình của các tế bào ống thận. Bệnh nhân có hoạt động nội độc tố cao trong CRS-5 thì có sự chết tế bào thận theo chương trình cao hơn so với những bệnh nhân không có hoạt động nội độc tố cao. Ngoải ra, bệnh nhân nhiễm khuẩn có giảm cung lượng tim do sự đè ép bên ngoài như hội chứng khoang bụng hay thông khí áp lực dương có thể làm giảm sự tưới máu thận.
3.3 Mối quan hệ chéo giữa các cơ quan
Nhiều cơ chế sinh lý bệnh và quá trình chăm sóc tác động lên cả hai cơ quan. Sự thay đổi huyết động học đại tuần hoàn trong nhiễm khuẩn có thể dẫn đến giảm tưới máu có chọn lọc lên tủy thận và do đó gây tổn thương thận do nhồi máu và hoại tử ống thận cấp. Ngược lại, nhồi máu thận làm gia tăng các chất trung gian gây viêm ở tim, dẫn đến phì đại thất trái, vì vậy làm giảm chức năng tâm thu. Suy tuần toàn tiến triển làm tăng liều thuốc vận mạch, hậu quả là nhồi máu và giảm tưới máu thận. Mặc khác, AKI làm toan hóa trầm trọng hơn, nên làm giảm hiệu quả của thuốc vận mạch. Thừa dịch trong lòng mạch trong quá trình hồi sức có thể gây nên phù nội tạng, hội chứng khoang ổ bụng hoặc khoang trong thận, làm giảm hơn nữa dòng máu đến thận. Mặc khác, quá tải dịch trực tiếp làm trầm trọng hơn chức năng tim do làm gia tăng áp lực đổ đầy của tim.
4. Yếu tố nguy cơ
Còn thiếu dữ liệu để làm nổi bật các yếu tố nguy cơ của sự tiến triển CRS-5 trong nhiễm khuẩn. Tuổi, bệnh lý phối hợp, và sốc nhiễm khuẩn là những yếu tố nguy cơ đã được ghi nhận cho sự rối loạn chức năng tim và thận trong nhiễm khuẩn. Trong một nghiên cứu tiền cứu với 29 bệnh nhân nhiễm khuẩn, những bệnh nhân được diều trị thay thế thận (RRT) có LVEF thấp hơn so với các bệnh nhân không nhận liệu pháp điều trị này (34,7 ± 4,1% với 42,8 ± 3%, p < 0,001). Các bệnh nhân có SCM thường được lọc máu hơn so với bệnh nhân không có SCM (94% với 16%, p < 0,001). Nhóm có SCM cũng biểu hiện AKI nặng hơn. Lớn tuổi, tăng huyết áp, bệnh mạch vành được tiên đoán là làm khởi phát sớm rối loạn chức năng tâm trương, chứ không phải là rối loạn chức năng tâm thu. Trong một nghiên cứu quan sát tiền cứu đa trung tâm được thực hiện ở 23 quốc gia, Bagshaw và cộng sự đã chứng minh mức độ nặng của bệnh, rối loạn đồng thời cơ quan khác (ngoài thận), nhu cầu thuốc vận mạch và thông khí cơ học là những yếu tố nguy cơ cho sự tiến triển của tổn thương thận cấp do nhiễm khuẩn. Việc phẫu thuật cấp cứu và thời gian trì hoãn dùng liệu pháp kháng sinh cũng ảnh hưởng đến AKI ở bệnh nhân nhiễm khuẩn.
Nguồn “Cardiorenal syndrome in sepsis: A narrative review”- Kotecha A và cộng sự, Journal of Critical Care
(còn tiếp phần 2: Chẩn đoán, điều trị..)
- 05/02/2018 20:57 - Golfer Syndrome
- 22/01/2018 18:04 - Hội chứng tim – thận trong nhiễm khuẩn: một tổng q…
- 22/01/2018 12:35 - Cập nhật chẩn đoán và điều trị tăng huyết áp 2017 …
- 20/01/2018 12:27 - Phòng ngừa ung thư dạ dày bằng diệt trừ Helicobact…
- 15/01/2018 20:06 - Nghiên cứu Culprit-Shock, một trong những câu chuy…
- 06/01/2018 18:12 - Theo dõi trong phẫu thuật nội soi (Phần 2)
- 06/01/2018 17:49 - Sức khỏe tuổi mãn kinh
- 29/12/2017 09:38 - Một số cách đưa thuốc theo đường tiêm
- 29/12/2017 09:31 - Phát hiện sớm và phòng bệnh viêm gan B
- 29/12/2017 08:54 - Gãy xương đùi trẻ em